通常の検査では腸に炎症・潰瘍・腫瘍などの疾患がないのに、慢性的に腹痛や腹部不快感をともなう下痢あるいは便秘などの便通異常が起こり、排便すると痛みが軽くなるのが特徴的な疾患です。ストレスにともなう自律神経の異常によって、腸のぜん動運動に障害をきたすことで引き起こされると考えられています。現代社会に急増しており、定期的にひどい便秘に悩まされたり、緊張するとお腹を下すという人の多くがこの過敏性腸症候群(IBS)ではないかともいわれています。
症状
特徴としては、便の異常(下痢や便秘)の他に腹部症状(腹痛や腹部膨満感)がおこること、
排便後は症状が軽くなることが挙げられます。
*過敏性腸症候群(IBS)では以下の症状をよく認めます。
- 腹痛や腹部膨満感に悩まされている
- 排便すると腹痛が和らぐ
- 下痢や便秘が続いている
- 下痢と便秘を交互に繰り返す
- 排便後も残便感がある
- 突然、腹痛がありトイレに行きたくなることがある
- お腹がゴロゴロと鳴ったり、ガスが出る
- 寝ている間はお腹が痛くならない
診断基準
過敏性腸症候群(IBS)の診断基準は、Rome Ⅳ基準に示されています。Rome Ⅳ基準では、反復する腹痛が最近3か月のうち少なくとも週に1日以上あり、加えて腹痛が①排便に関連する、②排便頻度の変化に関連する、③便形状(外観)の変化に関連する、のうち2項目以上を満たすことを診断基準としています。さらに少なくとも診断の6か月以上前に症状が出現し、最近3か月間は基準を満たす必要があるとしています。サブタイプの診断には便の性状が重要でブリストル・スケールを用い、1(コロコロ便)、2(硬い便)、3(やや硬い便)、4(普通便)、5(やや軟らかい便)、6(泥状便)、7(水様便)に分けます。下痢型IBSは、ブリストル・スケール6または7が25%以上かつ1または2が25%未満、便秘型IBSはブリストル・スケール1または2が25%以上かつ6または7が25%未満と定義されています。
*わかりやすく説明すると、症状によって以下のタイプに分類されます。

・便形状の分類(ブリストル・便形状スケール)

1~2は腸内に停滞する時間が長く、便秘とされます。
3~5は正常な「便」、特に4は理想的な「便」だということが言えます。
英国の解釈ではソーセージ状となるわけですが、日本においてはバナナ状のほうが浸透しています。
6~7は下痢。先に硬い兎の糞状のものが出た後に、水便が出る場合は便秘と判断されます。
また、排便回数はあっても残便感がある場合も便秘とされます。
※1の便が続いてしまうと排便にとても時間がかかり、切痔やイボ痔を引き起こすこともあります。
本来、トイレに座りするりと排便でき、なおかつ形状は4であることが理想的です。
診断の流れ
臨床においてRome 基準を用いた過敏性腸症候群(IBS)診断のプロセスは確立されておらず、日本のガイドラインである『心身症 診断・治療ガイドライン』で提唱されています。
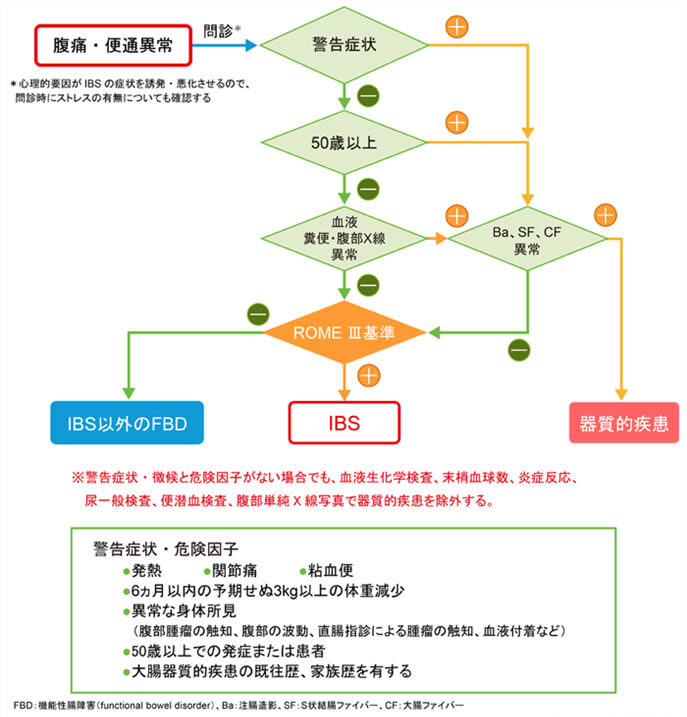
まず、12週間以上持続する腹痛と便通異常を訴える患者に対して、発熱、関節痛、粘血便、6ヵ月以内の理由が同定できない3kg以上の体重減少または異常な身体所見(腹部腫瘤の触知、腹部の波動、直腸診による腫瘤の触知、血液の付着など)といった器質的疾患を疑う警告症状・徴候、もしくは50歳以上の発症、大腸器質的疾患の既往歴または家族歴を有するといった危険因子がないかどうか問診します。もし警告症状・徴候や危険因子があれば、大腸内視鏡検査または大腸造影検査を行います。また警告症状・徴候や危険因子がなくても、血液生化学検査、末梢血球数、炎症反応、尿一般検査、便潜血検査、腹部単純X線撮影を行い、器質的疾患の有無を評価します。これらの検査で判定できない場合には、上部消化管内視鏡検査または上部消化管造影、腹部超音波検査、便虫卵検査、便細菌検査、乳糖負荷試験、小腸造影、腹部CT検査などを施行することもあります。以上の結果を踏まえて、器質的疾患の可能性が除外できれば、機能性腸疾患(Functional bowel disease:FBD)と特定されます。さらに、ROME ⅢによるIBS診断基準に基づいて過敏性腸症候群(IBS)の診断を確定します。
治療
過敏性腸症候群(IBS)の治療は、食事療法と運動療法をはじめとするライフスタイルの改善が基本となります。例えば、食事内容の偏り、夜食や不規則な時間帯での食事摂取、過食や早食いといった食生活習慣の乱れ、睡眠不足や心理社会的ストレスは過敏性腸症候群(IBS)の症状誘発・増悪の要因となり、その是正を積極的に指導します。また症状に応じて、生活指導や、心身医学治療の補助的な手段として薬物療法が用いられることもあります。
食事は「規則正しく食べる」「栄養バランスをよくする」が原則。下痢を繰り返している場合は、香辛料や脂っこいもの、冷たい飲食物など避けましょう。乳製品やアルコールも下痢の原因になる可能性があるので控えめに。便秘を繰り返している人は、香辛料など刺激の強い食品は避けつつ、水分や食物繊維が多く摂れる食事を心がけましょう。また、朝食を取ることも大切です。朝食を取ると胃が刺激され、それによって腸が動きだして排便が促されます。下痢も便秘も、朝から食べることを習慣づけることで改善につながります。
また、体操や散歩などの軽い運動を、生活に取り入れるのも効果的。適度な運動は腸の働きを整えてくれるほか、気分転換やストレス解消にもなるのでおすすめです。
・治療薬の種類
薬物療法では、便の形状を改善し便通を整える「高分子重合体製剤」や、消化管の動きを活発、または抑えたりする「消化管運動調整薬」、乳酸菌を増やして腸内環境を整える「乳酸菌製剤」や、腸の異常な運動を抑えて腹痛を和らげる「抗コリン薬」などあります。また便秘型や混合型の人は状態に合わせて、腸の運動を活発にして便を柔らかくする「下剤」も使用します。
また、腸で分泌される「セロトニン」の働きを抑え、早期から確実に症状を改善する「セロトニン3受容体拮抗薬」も用いられるようになりました。脳からストレスの信号が送られて、腸内でセロトニンが過剰に分泌されたとしても、腸の運動異常などが起きにくくなる男性向け下痢型治療薬として注目されています。
そのほか、ストレスが大きく影響している場合は、不安や焦りをやわらげる「抗不安薬」や、気持ちの落ち込みと抑うつ状態を改善する「抗うつ薬」を用いたり、心療内科などで心理療法(カウンセリング)を受けたりすることもあります。過敏性腸症候群(IBS)の症状はゆっくり改善することが多いので、根気強く治療していくことが大切です。